在宅医療について【医療・介護関係職種の方向け】
在宅医療における薬剤師の役割
薬剤師が関与することで、患者にきちんと薬を飲んでいただくことができ、その結果、患者の病状、 ADL、QOLを改善又は維持することができる。
そのために薬剤師が行うこと
- 服薬状況が悪い場合、その理由を探り、改善のための対策を行う。(服薬支援)
- 薬が患者の病状、ADL、QOL に悪影響を与えていないかアセスメントする。
在宅医療対応状況一覧
1. 服薬状況が悪い場合、その理由を探り、改善のための対策を行う。(服薬支援)
ケース1
薬の整理がつかなくなってしまい、飲めない。
状況
残薬や併用薬が多数あることにより整理がつかず、結果的に服薬状況が悪くなる。
対応策
①まずは残薬整理!
②個々の患者の能力に応じた薬の管理方法を考える。


【一包化】
服用するタイミングごとに、一袋にまとめてしまいますので、飲み間違いや飲み忘れを減らすことができます。
また、手が不自由で複数の薬を取りだしづらいという方にも便利です。
服用するタイミングごとに、一袋にまとめてしまいますので、飲み間違いや飲み忘れを減らすことができます。
また、手が不自由で複数の薬を取りだしづらいという方にも便利です。
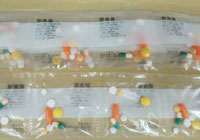
【お薬カレンダー】
カレンダーにポケットが付いていて、薬を飲むタイミング(朝・昼・夕・寝る前など)に薬剤を入れておき、順番に飲んでいくもの。
飲んでいなければポケットに薬が残っているため、飲み忘れに気づくことができる。
一包化されていると、より便利。
壁掛け型やボックス型など、様々な形のものがある。
※患者の残存能力を落としてしまう可能性もあるため、患者の能力に応じた管理方法を検討し、提案します。
カレンダーにポケットが付いていて、薬を飲むタイミング(朝・昼・夕・寝る前など)に薬剤を入れておき、順番に飲んでいくもの。
飲んでいなければポケットに薬が残っているため、飲み忘れに気づくことができる。
一包化されていると、より便利。
壁掛け型やボックス型など、様々な形のものがある。
※患者の残存能力を落としてしまう可能性もあるため、患者の能力に応じた管理方法を検討し、提案します。

ケース2
何の薬か理解していないため、飲まない。
対応策
薬効を理解できるまで説明し、その理解を助けるための服薬支援を行うことにより、アドヒアランスの向上を目指す。
患者が自分自身の治療方針の決定に参加することで、治療成功につながる可能性が高くなる。
そのためには...
「治療法は患者にとって実行可能なものか?」
「服薬を妨げる要因があるとすれば、それは何か?どうしたら解決できるか?」
医療者が患者と一緒になって考え、相談の上で決定していくことが重要!!
(例えば)
・体に麻痺があり、薬を PTP から取り出せない。 服用時点ごとに一包化する。
・興味のある薬しか服用しない。 その薬が何に効く薬なのかを説明し、興味を持たせる。
・体に麻痺があり、薬を PTP から取り出せない。 服用時点ごとに一包化する。
・興味のある薬しか服用しない。 その薬が何に効く薬なのかを説明し、興味を持たせる。
ケース3
薬の副作用が怖いため飲まない。特に体調が悪くないため、自分で調整して飲まない。
対応策
副作用の恐怖心の軽減又は薬を飲むことの意義を丁寧に説明し、納得して服薬いただけるよう努めます。

ケース4
錠剤、散剤、カプセル剤が飲めない。
対応策
患者さん毎に適切な服用形態を検討し、剤形の変更を医師に提案します。
※すべての薬が剤型を変更できるものではありません。
一般的な錠剤
細粒
口腔内崩壊錠

ドライシロップ
ゼリー
他にも、嚥下ゼリーなどの
服薬補助製品もあります
2. 薬が患者さんの病状、ADL,そしてQOLに悪い影響を与えていないかアセスメントする。
患者さんの体調や状態(臨床検査値や食事、排泄、睡眠、運動、認知症様症状など)の情報を得る。
得た情報を元に、薬が悪影響を及ぼしていないか、薬物動態学や薬理学などの知識をフルに活用し、アセスメントする。
アセスメント状況を他職種と共有する。
ちょっとした変化であっても、薬が影響している可能性も考えられます。
気になることがありましたら、薬剤師にお問い合わせください。
| 食事 | 食べ過ぎている | 過食傾向が出やすい薬剤を服用していないかチェック |
|---|---|---|
| 手が震える、力が入らない、お箸やスプーンが持てない。結果、食事量が減る。 | 薬剤性パーキンソニズムを起こりうる薬剤を服用していないかチェック | |
| 食事中むせる、飲みこめない。 | 嚥下機能を低下させる薬剤を服用していないかチェック | |
| 排泄 | 身体や部屋から尿臭がする。 | 尿失禁を起こしやすい薬剤を服用していないかチェック |
| 1回の量が少ない、出しづらい | 交感神経興奮作用を持つ薬剤による前立腺平滑筋緊張による尿道の閉鎖や、抗コリン薬の過剰作用による低活動膀胱の可能性も考えられる。 | |
| 急にトイレに行きたくなり、我慢できないことがある。間に合わないこともある。 | コリン作動薬が過剰作用している可能性も考えられる。 | |
| 下痢が続く | 下痢、軟便になりやすい薬剤やSSRIを服用していないかチェック | |
| 睡眠 | 不眠 | 不眠や興奮を起こしやすい薬剤を服用していないかチェック |
| 運動 | まっすぐ歩けない、ふらつく。 | 目の機能低下や起立性低血圧、平衡機能障害及び筋障害、薬剤性パーキンソニズムなどを起こしやすい薬剤を服用していないかチェック |






